
Apego en los primeros 1.000 días: el origen de la salud mental y la herencia emocional
Desde los inicios de la teoría del Apego, hay una idea que cuando realmente se comprende, cambia la forma de mirar a las personas en terapia:
la salud mental no empieza cuando aparecen los síntomas, empieza mucho antes… incluso antes del nacimiento.
Los llamados primeros 1.000 días de vida —desde la concepción hasta aproximadamente los dos años— constituyen un periodo crítico en el que se establecen las bases del desarrollo emocional, relacional y neurobiológico.
Pero no se trata solo de desarrollo. Se trata también de transmisión.
No partimos de cero: la herencia emocional invisible
Cuando un bebé llega al mundo, no lo hace como una “hoja en blanco”. Llega con un sistema nervioso en desarrollo, sí, pero también con una historia previa que no es suya del todo: la de sus padres, y la de los padres de sus padres. En consulta siempre comento esto de que nuestra historia no empieza cuando nacemos, sino cuando se conocen nuestros padres (o incluso cuando se conocieron nuestros abuelos).
La neurociencia e investigaciones recientes confirman la existencia de esta transmisión intergeneracional. No se transmite únicamente la genética. Se transmiten también:
- Formas de vincularse
- Maneras de regular las emociones
- Creencias implícitas sobre uno mismo y los demás (que luego ayudan a elaborar nuestro propio sistema de creencias)
- Experiencias no resueltas (a veces en forma de trauma o duelo)
En términos de apego, podríamos decir que los bebés “heredan” el mundo interno de sus cuidadores antes incluso de poder entenderlo.

El apego como organizador temprano de la mente
Durante estos primeros meses y años, el cerebro del bebé se organiza en relación con sus figuras de apego. No es solo que necesite cuidados físicos. Necesita algo más profundo y que se relaciona con la seguridad:
- Ser visto
- Ser sentido
- Ser regulado
Cuando esto ocurre de forma suficientemente buena, el niño desarrolla una base de seguridad desde la que explorar el mundo. Cuando no ocurre —por ausencia, incoherencia o desregulación del adulto—, el sistema del niño se adapta como puede con mecanismos y estrategias de protección, como por ejemplo:
- Hipervigilancia
- Desconexión
- Dificultades en la regulación emocional
No son fallos. Son estrategias de supervivencia temprana.
Lo que no se elaboró… se transmite
Uno de los aspectos más relevantes que señala la investigación científica es que los traumas no resueltos tienden a repetirse, no necesariamente como hechos, pero sí como patrones relacionales.
Por ejemplo:
- Un adulto que no fue emocionalmente sostenido puede tener dificultades para sostener a su hijo
- Una historia de apego inseguro puede reproducirse sin que nadie sea plenamente consciente de ello
- Un duelo no elaborado, la ansiedad o miedos pueden filtrarse en la relación con el bebé
Esto no ocurre por falta de amor. Ocurre porque nadie puede ofrecer con facilidad lo que no ha podido integrar previamente.
Una mirada que cambia la práctica clínica
Desde la terapia, comprender esto tiene implicaciones profundas. Cuando un adulto consulta por ansiedad, depresión o dificultades relacionales, muchas veces no estamos viendo solo su historia individual. Estamos viendo una cadena. Una historia que viene de lejos.
Y aquí aparece algo importante:
👉 no se trata de buscar culpables, sino de comprender los procesos.
Porque comprender abre una posibilidad que antes no existía: la de interrumpir la transmisión automática y la repetición de patrones.
Reparar también es posible
La buena noticia es que la transmisión intergeneracional no es un destino fijo. Es un proceso dinámico.
Y eso significa que puede transformarse. Cuando un adulto:
- Toma conciencia de su historia
- Puede elaborar experiencias dolorosas
- Desarrolla nuevas formas de regulación emocional
- Construye relaciones más seguras
…no solo cambia su vida. Cambia también el contexto emocional en el que se relaciona y en el que crecerán sus hijos.
Los primeros 1.000 días… también en terapia
Aunque este periodo ocurre al inicio de la vida, en terapia muchas veces lo revisitamos años después. A través de enfoques como la terapia EMDR, trabajamos precisamente con esas huellas tempranas que siguen activas en el presente:
- Sensaciones corporales difíciles de explicar
- Reacciones emocionales intensas
- Patrones relacionales repetitivos
No para simplemente “remover el pasado”, sino para integrarlo de una forma que deje de condicionar el presente y mejore nuestra regulación emocional y nuestra toma de decisiones.
Para terminar: una idea clave
Quizá la idea más importante sea esta: cada generación tiene la oportunidad de hacer algo diferente con lo que recibió.
No partimos de cero. Pero tampoco estamos condenados a repetir. Entre lo que heredamos y lo que transmitimos, existe un espacio.
Y en ese espacio…
es donde puede ocurrir el cambio.

Las presencias en el duelo: cuando sentimos a quien ya no está
Cuando perdemos a alguien importante, el duelo no solo se expresa a través de la tristeza, el vacío o la añoranza. Muchas personas viven experiencias que les desconciertan y que, a menudo, no se atreven a compartir: sentir la presencia del ser querido, escuchar su voz, verle fugazmente o notar que “está ahí”, acompañando.
Estas experiencias, lejos de ser raras o patológicas, son sorprendentemente frecuentes y, en la mayoría de los casos, forman parte natural del proceso de duelo.
¿Qué son las “presencias del duelo”?
Las presencias del duelo hacen referencia a experiencias en las que la persona en duelo percibe de algún modo a la persona fallecida. Pueden adoptar distintas formas:
- Sentir que está cerca, aunque no se vea ni se oiga (la llamada presencia sentida).
- Escuchar su voz de manera puntual.
- Ver su imagen de forma breve o clara.
- Percibir sensaciones físicas asociadas (como notar su mano o su compañía).
La investigación psicológica actual muestra que entre el 47 % y el 82 % de las personas en duelo viven alguna de estas experiencias al menos una vez. Es decir: no son la excepción, sino una vivencia muy común.
¿Son normales estas experiencias?
Sí. Y este punto es fundamental.
Durante décadas, estas vivencias se interpretaron erróneamente como señales de un duelo “mal resuelto” o incluso como síntomas psicopatológicos. Sin embargo, la evidencia científica acumulada en los últimos años es clara:
- No implican pérdida de contacto con la realidad.
- No indican psicosis ni trastornos mentales.
- No suponen, por sí mismas, un mal pronóstico del duelo.
De hecho, entre un 69 % y un 75 % de las personas las describen como reconfortantes, ayudándoles a sentirse acompañadas, protegidas o emocionalmente conectadas con quien han perdido.
Entonces, ¿por qué generan tanto miedo o silencio?
Porque siguen estando rodeadas de estigma.
Muchas personas no hablan de estas experiencias por miedo a:
- Ser juzgadas.
- Que piensen que “no están bien”.
- Que se interprete como una señal de debilidad o locura.
Este silencio puede generar más angustia que la experiencia en sí, haciendo que algo potencialmente consolador se viva con inquietud o vergüenza.
Presencias del duelo y vínculo continuado
Hoy sabemos que el duelo no consiste en “olvidar” o “desvincularse” emocionalmente de quien murió. Las teorías actuales hablan de vínculos continuados: formas internas, simbólicas y emocionales de seguir relacionados con esa persona mientras la vida continúa.
Las presencias del duelo pueden ser una de esas formas. No significan quedarse anclado al pasado, sino integrar la pérdida en la propia historia vital.

¿Cuándo conviene prestarles más atención?
Aunque la mayoría de estas experiencias son benignas, en una minoría de casos pueden generar malestar. Por ejemplo, cuando:
- Provocan miedo intenso o ansiedad persistente.
- Reactivan de forma repetida un trauma asociado a la pérdida.
- Se viven como intrusivas o desorganizadoras.
- Generan un conflicto interno (“esto no debería pasarme”, “me estoy volviendo loco/a”).
En estos casos, no se trata de eliminar la experiencia, sino de comprender qué función tiene, qué relación guarda con la pérdida y cómo se está viviendo emocionalmente.
El papel de la psicoterapia
Un acompañamiento terapéutico adecuado desde una terapia de duelo permite:
- Normalizar la experiencia desde la psicoeducación.
- Explorar el significado personal que tiene para la persona.
- Diferenciar duelo, trauma y otros procesos psicológicos.
- Acompañar sin juzgar, sin patologizar y sin imponer interpretaciones.
Hablar de ello en un espacio seguro suele aliviar enormemente el malestar y devolver a la persona una sensación de comprensión y calma.
Como psicólogo especializado en duelo…
En mi práctica clínica acompaño con frecuencia a personas que han vivido presencias del duelo y que nunca antes se habían atrevido a verbalizarlas. Mi experiencia, respaldada por la investigación actual, es clara: sentir a quien hemos perdido no es una señal de estar mal, sino muchas veces una expresión profunda del vínculo y del amor que permanece.
Cada duelo es único, y cada experiencia merece ser escuchada con respeto, sensibilidad y conocimiento.
Si estás pasando por esto…
Si has perdido a alguien y estás viviendo experiencias que te confunden, te inquietan o simplemente no sabes cómo interpretar, no tienes que atravesarlo solo/a. Pedir ayuda profesional no significa que algo vaya mal; significa cuidarte en un momento especialmente vulnerable.
Leer más
Duelo perinatal: comprender una pérdida temprana
Duelo perinatal: cuando la pérdida ocurre antes de lo esperado
Duelo perinatal, pérdida gestacional, muerte neonatal, acompañamiento psicológico en el duelo.
Hay pérdidas que no encajan en ningún lugar. Que llegan demasiado pronto, cuando todavía todo era proyecto, ilusión y futuro. El duelo perinatal es una de ellas. Un duelo que existe, que duele profundamente, pero que con frecuencia no encuentra palabras, rituales ni reconocimiento social.
Cuando hablamos de duelo perinatal nos referimos a la pérdida de un hijo o hija durante el embarazo, en el parto o en los primeros días de vida. Aunque a veces se minimice desde fuera —“menos mal que ha sido pronto”, “ya tendrás otro”, “mejor ahora que más adelante”—, el impacto emocional para los padres y madres puede ser devastador.
Un dolor total, que lo atraviesa todo
El duelo por la pérdida de un hijo es un dolor total. Duele el cuerpo, duele la mente, duele la identidad, duelen los vínculos y, en muchas ocasiones, duele también el sentido de la vida. No solo se llora lo que ocurrió, sino también todo aquello que ya no será: los planes, los nombres pensados, las escenas imaginadas, el futuro soñado.
En el duelo perinatal se suma, además, una vivencia especialmente compleja: la sensación de haber perdido algo muy real para los padres, pero a veces invisible para el entorno. Y esta falta de reconocimiento intensifica el sufrimiento.
Un duelo legítimo, aunque a veces silenciado
Cada duelo es único. No hay una forma correcta de vivirlo ni un tiempo estándar para “superarlo”. En el duelo perinatal es frecuente experimentar:
- Estado de shock e incredulidad.
- Sensación de irrealidad o desconexión emocional.
- Culpa, con preguntas constantes del tipo “¿y si…?”.
- Tristeza profunda, rabia, vacío o sensación de injusticia.
- Aislamiento social y dificultad para sentirse comprendido.
Todas estas reacciones son respuestas normales ante una situación profundamente antinatural: ningún padre ni ninguna madre espera sobrevivir a su hijo.
La pareja también atraviesa su propio proceso
La mayoría de las ocasiones, cada miembro de la pareja vive el duelo de manera distinta. Esto no significa que uno quiera más o sufra menos. Simplemente, cada persona afronta el dolor con los recursos que tiene, con su historia previa y con su forma de vincularse.
Hablar de estas diferencias, respetarlas y no competir por quién sufre más es un aspecto clave para cuidar el vínculo en un momento tan frágil.

La importancia del reconocimiento y el acompañamiento
El duelo perinatal necesita algo esencial: ser reconocido. Poder nombrar al hijo o hija que murió. Poder hablar de la pérdida sin sentir que incomodamos. Poder recordar fechas, gestos, momentos.
Acompañar no es dar consejos ni buscar frases tranquilizadoras. Acompañar es estar, escuchar, sostener el silencio cuando no hay palabras y validar el dolor sin intentar borrarlo.
También es importante saber que, cuando el dolor se cronifica, bloquea la vida cotidiana o se mezcla intensamente con síntomas traumáticos, buscar ayuda profesional especializada no es una debilidad, sino una forma de cuidado.
Aprender a vivir de otra manera
El duelo perinatal no se “cierra” ni se olvida. Se transforma. Con el tiempo, el vínculo con ese hijo o hija encuentra otra forma de estar presente. El amor no desaparece; cambia de lugar.
Acompañar este proceso implica ayudar a integrar la pérdida en la historia vital, respetando el ritmo de cada persona y permitiendo que, poco a poco, la vida vuelva a abrirse paso sin traicionar lo vivido.
Cuando el duelo necesita ayuda profesional
En algunos momentos, el dolor puede desbordar los recursos personales y el apoyo del entorno. Si el sufrimiento se mantiene en el tiempo, interfiere de forma intensa en la vida cotidiana, genera síntomas de ansiedad, depresión o recuerdos intrusivos, o si simplemente sientes que no puedes sostenerlo solo o sola, pedir ayuda profesional es un acto de cuidado. Y la terapia de duelo está indicada en estos casos.
También es importante consultar cuando la pérdida reabre duelos anteriores, activa experiencias traumáticas o dificulta el vínculo con futuros embarazos.
Si conoces a alguien que está atravesando un duelo perinatal, compartir este mensaje y facilitarle un espacio de ayuda especializada puede marcar una diferencia significativa.
Acompañamiento psicológico en el duelo perinatal
Desde la psicología, el acompañamiento en duelo perinatal se centra en ofrecer un espacio seguro donde poder nombrar la pérdida, validar el vínculo, elaborar el trauma cuando lo hay y encontrar una forma de integrar lo ocurrido en la historia vital, sin prisas y sin exigencias.
Cada proceso es único. No se trata de olvidar ni de pasar página, sino de aprender a vivir con lo sucedido de una manera que permita seguir adelante sin renunciar al amor ni a la memoria.
Si estás atravesando un duelo perinatal, o acompañas a alguien que lo está viviendo, recuerda esto: tu dolor es legítimo, tu vínculo es real y no tienes que atravesarlo en soledad.
Existen asociaciones especializadas en duelo perinatal, como la Asociación Andaluza de apoyo al duelo perinatal, gestacional y neonatal “Matrioskas”, que ofrecen información, acompañamiento y espacios de apoyo para familias que atraviesan este tipo de pérdida.
Desde mi centro y como psicólogo especializado en duelo, acompañamos a personas y familias que atraviesan pérdidas profundas, incluyendo el duelo perinatal y la pérdida gestacional. Nuestro trabajo se centra en ofrecer un espacio seguro, respetuoso y sin juicios, donde el dolor pueda expresarse, comprenderse y transformarse con el tiempo. Cada proceso es único y merece ser acompañado con sensibilidad, presencia y cuidado profesional.
Leer más
Resumen de las VI Jornadas Alma y Vida Campo de Gibraltar
Como ya anuncié en mi anterior post, y aún con la emoción reciente, quiero compartir en este espacio lo que han significado para mí las VI Jornadas de Duelo de Alma y Vida Campo de Gibraltar. Como alguno de vosotros y vosotras sabréis, soy voluntario de la asociación Alma y Vida Campo de Gibraltar desde hace casi 10 años, una asociación dedicada al acompañamiento al duelo. Participar en la organización de este encuentro ha sido, sin exagerar, una de las experiencias más enriquecedoras y gratificantes de este año.
Un trabajo intenso… y profundamente valioso.
Preparar unas jornadas así implica muchas horas de reuniones, coordinación, llamadas, dudas logísticas y también ilusión. Pero todo ese esfuerzo cobra sentido cuando, el día del evento, ves cómo el auditorio se llena, cómo la gente escucha con respeto, cómo las ponencias despiertan reflexión… y cómo el duelo, ese tema tan delicado y tan necesario, se aborda con humanidad y profesionalidad.
Un aforo completo que nos habla de una necesidad real.
Este año hemos vuelto a llenar el aforo, algo que no solo me emociona sino que también confirma que hablar del duelo importa. Que necesitamos espacios donde comprender, acompañar y normalizar lo que todos, antes o después, atravesamos. Este año nos ha acompañado dos psicólogas referentes y con una enorme trayectoria profesional. Por un lado, Natalia Seijo, psicóloga Sanitaria y directora del NS Centro de Psicoterapia y Trauma de El Ferrol, con una reconocida trayectoria en el ámbito del trauma complejo, la psicosomática y las enfermedades autoinmunes. Y por otro, Ana Asensio, psicóloga sanitaria y Doctora en Neurociencia por la Facultad de Medicina de UCM. además de neuropsicóloga y psicoterapeuta Gestalt, experta en Duelo y especialista en Mindfulness.




Se trataron temas relacionados con el impacto del duelo en el cuerpo, y cómo esto puede llegar a provocar síntomas e incluso enfermarnos, y de cómo podemos afrontar un duelo desde la transformación del dolor en amor y conexión.
Agradecimiento profundo.
Me siento muy agradecido por poder formar parte de un equipo que trabaja desde el corazón. A los ponentes, por su calidad humana y profesional; a las personas asistentes, por su sensibilidad y su interés; y a mis compañeras de Alma y Vida, por el compromiso y el cariño con el que construimos cada edición, especialmente a mi querida Solivia Pérez, sin la que nada de esto sería posible.
Una satisfacción que impulsa.
Salir de las jornadas con esa sensación de “ha merecido la pena” es un regalo. Ver cómo algo que organizamos con tanto cuidado llega a tantas personas de forma tan positiva es lo que da sentido a todo. Personalmente, me quedo con esta alegría serena, con el aprendizaje compartido y con el agradecimiento por ser parte de un proyecto que contribuye, aunque sea un poco, a aliviar y dar luz en momentos difíciles.
Gracias por acompañarnos.
Este es el enlace para la visualización de las Jornadas completas:
https://www.facebook.com/share/v/1AFJabfbRE/?mibextid=wwXIfr
Y ahora os dejo el video que cerró las jornadas, todo un recorrido por los 20 años de la asociación.

VI Jornadas sobre duelo de Alma y Vida Campo de Gibraltar
Desde hace años soy voluntario y colaborador de Alma y Vida Campo de Gibraltar, una asociación de atención y acompañamiento de personas en duelo. Y hoy quiero presentaros nuestras VI Jornadas que se van a celebrar el 14 de noviembre por la tarde en el Auditorio Millán Picazo de Algeciras, dirigida a todos los públicos.
Este año cuentan con el título “Sanar desde el cuerpo: el dolor como maestro”. Y para ello, contaremos con dos ponentes referentes nacionales en duelo y que seguro nos ayudaran a explorar y profundizar, desde sus diferentes perspectivas, en la importancia de sanar el duelo a través del cuerpo y del amor. Tendremos a la psicóloga especialista en trauma complejo, psicosomática y enfermedades autoinmunes Natalia Seijo, y a Ana Asensio de Vidas en Positivo Psicología, psicóloga y Doctora en Neurociencias.
Las ponentes nos invitaran a mirar el cuerpo como un aliado en los procesos de sanación, y a entender el duelo no solo como una pérdida, sino también como una oportunidad de transformación profunda. Así mismo, se hablará sobre cómo el cuerpo y la mente dialogan en los procesos de duelo, y cómo la ciencia puede ayudarnos a comprender mejor nuestras emociones para transformarlas en crecimiento.

Desde aquí quiero invitaros a participar en este espacio de aprendizaje, reflexión y crecimiento y os esperamos el 14 de noviembre a partir de las 16:00 horas en el auditorio Millán Picazo de Algeciras.
La inscripción es gratuita y obligatoria, con aforo limitado y disponible a través de este formulario online:
https://forms.gle/JAWiBr565EUbHsW47
Leer más
Poner límites sin miedo: El papel del apego en nuestras relaciones
Poner límites sin miedo: El papel del apego en nuestras relaciones
Poner límites parece algo sencillo: decir que no cuando no queremos, expresar lo que necesitamos o decidir hasta dónde estamos dispuestos a llegar en una relación. Sin embargo, para muchas personas esta tarea se convierte en un auténtico desafío, cargado de miedo, culpa y ansiedad. ¿Por qué nos cuesta tanto algo tan básico? Una de las claves está en nuestra historia de apego.
¿Qué significa poner límites?
Los límites son una forma de autocuidado. Implican reconocer nuestras necesidades, respetar nuestros valores y comunicar con claridad qué estamos dispuestos a dar y qué no.
Lejos de ser un acto egoísta, los límites son una forma de protegernos y de construir relaciones más sanas y equilibradas. Cuando no ponemos límites, terminamos acumulando frustración, agotamiento y resentimiento.
¿Por qué nos cuesta tanto decir “no”?
La dificultad para poner límites no suele tener que ver con falta de habilidades sociales, sino con un temor más profundo: el miedo a perder el vínculo.
Muchas personas temen que, si expresan un límite, el otro se enfade, se aleje o incluso las rechace. Ese miedo tiene raíces en nuestra infancia, en cómo aprendimos a relacionarnos con nuestras figuras de apego.
El apego y su influencia en los límites
Como vimos en este post, el apego es el lazo emocional que establecemos con nuestros cuidadores principales y que nos ayuda a sentir seguridad, protección y pertenencia. Según cómo haya sido esa relación temprana, desarrollamos un estilo de apego que influye en cómo nos vinculamos de adultos.
- Apego seguro: quienes crecieron en un entorno en el que sus necesidades eran atendidas con sensibilidad suelen tener más facilidad para poner límites. Se sienten con derecho a decir “no” sin miedo a perder el afecto.
- Apego ansioso: aquí la dificultad para poner límites es más marcada. El temor al abandono hace que estas personas prioricen las necesidades del otro antes que las suyas. Poner un límite puede vivirse como “si digo que no, dejarán de quererme”.
- Apego evitativo: en este caso, la estrategia defensiva es la contraria: poner límites rígidos o incluso excesivos para evitar la cercanía emocional. No se trata de límites sanos, sino de muros protectores.
- Apego desorganizado: las personas con este estilo suelen experimentar una fuerte ambivalencia: necesitan la cercanía, pero a la vez les da miedo. Los límites pueden vivirse de forma caótica, oscilando entre ceder demasiado y levantar barreras infranqueables.

La herida oculta detrás de la dificultad
Cuando decir “no” se convierte en un dolor, lo que duele no es el límite en sí, sino la amenaza de perder el vínculo. De pequeños, muchos aprendimos que para ser queridos teníamos que “portarnos bien”, “no molestar”, “hacer lo que los demás querían” o “cuidar de los otros”.
Ese aprendizaje se queda grabado como una herida emocional: “Si pongo un límite, me quedo solo”.
Os cuento el caso de María (nombre ficticio): ella tiene 36 años y trabaja como administrativa. Acude a terapia porque se siente desbordada y con la sensación de que “no da abasto con todo”. Cuando empezamos a explorar su día a día, descubrimos que gran parte de su agotamiento no viene tanto del trabajo, sino de su dificultad para poner límites en diferentes ámbitos de su vida.
En la oficina, se queda siempre hasta tarde porque no sabe cómo decirle a su jefe que ya no puede asumir más tareas. En casa, acepta cuidar de su sobrina cada vez que su hermana se lo pide, aunque esté agotada. Con sus amistades, rara vez expresa sus preferencias: suele adaptarse a lo que los demás quieren para no molestar.
Cuando le pregunto qué siente si se imagina diciendo “no”, responde con ansiedad: “Me entra un miedo horrible, como si fueran a enfadarse conmigo o dejarme de lado”. Esa reacción no es casual: posiblemente en su infancia aprendió que, para ser querida, debía “portarse bien” y “no dar problemas”.
Consecuencias de no poner límites
- Agotamiento emocional: vivir siempre pendiente de las necesidades de los demás termina drenando nuestra energía hasta agotarla.
- Relaciones desequilibradas: la otra persona se acostumbra a recibir sin dar, lo que genera dinámicas de dependencia o abuso. Nos aleja de una relación recíproca, en donde cada uno siente que entre lo que da y lo que recibe hay equilibrio.
- Pérdida de identidad: cuando siempre decimos que sí, dejamos de reconocer qué queremos realmente. Y ello puede impedir que nos reconozcamos en nuestros comportamientos y podamos sentirnos bien con nosotros mismos.
- Síntomas físicos y psicológicos: ansiedad, insomnio, somatizaciones, apatía o incluso síntomas depresivos pueden estar relacionados con esta dificultad.
¿Cómo empezar a poner límites desde un apego más saludable?
Sanar las heridas de nuestra historia personal y aprender a poner límites es un proceso que lleva tiempo, pero que se puede trabajar con ayuda profesional. Algunos pasos importantes son:
- Reconocer la herida: entender que la dificultad para decir “no” no es un defecto personal, sino una consecuencia de nuestra propia historia de apego.
- Escuchar las propias necesidades: parar y preguntarnos “¿qué necesito yo en esta situación?”. Todo un ejercicio de autoobservación imprescindible para entender esta dificultad.
- Practicar el autocuidado sin culpa: poner límites es cuidarnos y, paradójicamente, también cuidar la relación.
- Empezar por pequeños límites: ensayar en situaciones cotidianas, como rechazar un plan que no apetece, puede ser un buen inicio.
- Usar una comunicación clara y respetuosa: los límites no necesitan ser agresivos. Decir “lo siento, ahora no puedo” puede ser firme y amable a la vez.
- Buscar apoyo terapéutico: trabajar las raíces de apego en un espacio seguro permite aprender nuevas formas de relacionarnos.
Poner límites no es perder, es ganar
Cada vez que decimos “no” a algo que nos daña, estamos diciendo “sí” a nuestro bienestar, estamos atendiendo a nuestra necesidad. Poner límites no destruye las relaciones, las fortalece, porque se construyen desde la autenticidad.
Al sanar las heridas de apego y aprender a cuidarnos, descubrimos que un “no” claro y firme puede abrir la puerta a vínculos más libres, respetuosos y genuinos.
👉 “Si sientes que te cuesta poner límites y acabas viviendo desde la culpa o el miedo, recuerda que no tienes que hacerlo solo/a. La terapia puede ayudarte a reconocer y entender tu historia de apego y a construir relaciones más sanas contigo mismo y con los demás.”
📚 Bibliografía recomendada:
- Cardalda, A. (2023). Cómo mandar a la mierda de forma educada. Vergara.
- Castanyer, O. (1996). La asertividad: expresión de una sana autoestima. Desclee De Brouwer.
- Neff, K. (2021). Sé amable contigo mismo: El arte de la autocompasión. Paidós.

¿Y si mañana todo mejorara? Descubre la Pregunta Milagro en terapia
La Pregunta Milagro de Shazer
En ocasiones, cuando acudimos a terapia, llegamos con la sensación de que nuestros problemas nos tienen atrapados y que no hay salida posible. El malestar se hace tan grande que apenas conseguimos imaginar un futuro distinto. Para estos momentos, los psicólogos y las psicólogas contamos con una herramienta muy especial: la pregunta milagro, creada por Steve de Shazer (y os confieso que es una de mis preguntas preferidas de todas mis primeras sesiones).
¿En qué consiste la pregunta milagro?
Imaginemos a Laura, una mujer de 35 años que llega a nuestro centro porque siente que la ansiedad le impide disfrutar de su día a día. Siempre está preocupada, duerme mal y se levanta agotada. Al comenzar esa primera sesión su psicólogo le plantea:
“Imagina que esta noche, mientras duermes, ocurre un milagro. Y ese milagro hace que todos los problemas que ahora te preocupan desaparezcan completamente. Pero, como has estado durmiendo, no te has dado cuenta de que el milagro ocurrió. Cuando despiertes por la mañana, ¿qué será lo primero que te hará notar que algo ha cambiado para bien?. Laura se queda pensativa y responde: “Si mañana todo cambiara, creo que me despertaría más descansada y no sentiría esa presión en el pecho. Me levantaría con calma, tomaría mi café sin prisas y estaría más disponible para hablar con mi pareja sin discutir por todo”.“
A partir de esta simple formulación, la persona puede comenzar a describir señales concretas de cómo sería su vida sin el peso del problema: qué haría de manera diferente, cómo se sentiría, qué notarían los demás en su comportamiento, cómo cambiaría su estado de ánimo o incluso su manera de relacionarse.
En ocasiones, la respuesta inicial es difusa o general (“estaría más tranquilo/a”, “me llevaría mejor con los demás”). Aquí el papel del terapeuta es fundamental para ayudar a la persona a aterrizar esas ideas en detalles concretos: ¿qué harías de otra manera al levantarte? ¿cómo te comportarías en tu trabajo o en tu casa? ¿qué notarían tus seres queridos?

¿Por qué es tan poderosa?
La pregunta milagro no busca respuestas “mágicas”, sino que invita a visualizar un futuro posible y a conectar con los recursos internos de la persona. Al imaginar esa versión de sí mismo/a, el paciente puede empezar a identificar pequeños pasos prácticos que ya puede dar en el presente y que pueden acercarle a sus objetivos.
Además, este recurso moviliza la esperanza, un elemento esencial en cualquier proceso terapéutico. Muchas veces, el dolor o el malestar hacen que la mirada quede fijada en el problema, en lo que falta o en lo que no funciona. La pregunta milagro abre una rendija hacia otra perspectiva: no se trata de negar las dificultades, sino de permitirse soñar con un escenario distinto. Ese simple gesto puede generar una energía emocional distinta, más orientada al cambio y a la acción.
También hay que tener en cuenta que cada persona imagina “su milagro” de forma única. Para alguien puede significar recuperar la calma en su día a día; para otra, retomar la confianza en sí misma o mejorar sus relaciones. Este ejercicio, por tanto, respeta la singularidad de cada proceso y refuerza la idea de que cada uno es experto en su propia vida.
Cómo se usa en terapia
No se trata de una pregunta aislada, sino de un ejercicio de exploración guiado. El terapeuta acompaña a la persona para que describa con detalle:
- Cómo sería su día a día después del “milagro”.
- Qué cosas pequeñas empezarían a cambiar primero.
- Cómo notarían los demás esa transformación.
- Qué pasos puede dar ya para acercarse a esa versión de su vida.
De esta manera, lo que en un principio parecía un sueño lejano, se convierte en un mapa de metas y acciones concretas. No se trata de esperar pasivamente a que ocurra un “milagro externo”, sino de descubrir qué elementos del “milagro” están ya al alcance y pueden ponerse en marcha poco a poco.
Un ejercicio que también puedes ensayar
Aunque en terapia se profundiza de manera guiada, la pregunta milagro es un buen punto de partida también fuera de consulta. Este ejercicio complementa técnicas como el mindfulness, que nos ayuda a observar nuestras emociones y pensamientos desde otra perspectiva. Puedes probar a escribirla y reflexionar:
- ¿Qué cambiaría mañana si mi problema ya no existiera?
- ¿Qué haría diferente?
- ¿Cuál sería la primera señal de que algo va mejor?
Este tipo de ejercicio no significa negar la dificultad actual, sino permitirte imaginar un horizonte distinto que quizás hoy parece lejano, pero que puede empezar con un pequeño movimiento. Al escribirlo, puede que descubras que ya hay aspectos de ese futuro que podrías comenzar a cultivar desde ahora mismo.
👉 La pregunta milagro de Shazer no es una fórmula mágica, sino un recurso terapéutico para conectar con la esperanza, clarificar objetivos y diseñar cambios posibles. Es una forma de recordar que incluso en medio de la dificultad podemos abrirnos a un mañana diferente, uno que no surge de la casualidad, sino de la capacidad de imaginar, planificar y dar pasos hacia adelante.
Te invito a imaginar cómo sería tu vida si ese “milagro” ocurriera. Y recuerda: el primer paso hacia ese cambio puedes empezarlo hoy mismo.
Leer más
¿Qué ocurre en el cerebro durante una sesión de EMDR?
La terapia EMDR (Desensibilización y Reprocesamiento por Movimientos Oculares) se ha convertido en uno de los tratamientos más recomendados para abordar el trauma y las experiencias emocionales difíciles. Cada vez son más las personas que escuchan hablar de ella, pero surge una pregunta frecuente: ¿qué ocurre realmente en el cerebro durante una sesión de EMDR?
El cerebro y la memoria traumática
Cuando vivimos una experiencia dolorosa o traumática, nuestro cerebro a veces no logra procesarla de forma completa. La memoria de ese hecho puede quedar “atascada” en redes neuronales, asociada a imágenes, recuerdos, sensaciones físicas o emociones intensas que vuelven a aparecer incluso mucho tiempo después.
En estos casos, es como si el trauma siguiera vivo en el presente, en lugar de archivarse como un recuerdo más del pasado.
Cómo actúa la terapia EMDR
El EMDR utiliza la estimulación bilateral alterna (como movimientos oculares, golpecitos suaves o sonidos alternados de un lado a otro) mientras la persona se enfoca en el recuerdo traumático. Este proceso activa simultáneamente distintas áreas del cerebro, favoreciendo la conexión entre la parte más emocional y la parte más racional.
En concreto, durante una sesión de EMDR:
- Se activa la amígdala, relacionada con la detección del peligro y la respuesta emocional.
- Se involucra el hipocampo, que organiza los recuerdos en un contexto de tiempo y espacio.
- Se estimula el córtex prefrontal, encargado de la regulación, el pensamiento crítico y la toma de decisiones.
La estimulación bilateral ayuda a que estas áreas trabajen de forma más integrada, permitiendo que el recuerdo traumático se procese y se archive en la memoria como algo del pasado, reduciendo así su carga emocional.

El cerebro en equilibrio
Tras un proceso de EMDR, el cerebro consigue “desbloquear” recuerdos y darles un nuevo significado. La persona sigue recordando lo ocurrido, pero ya no lo vive con la misma intensidad ni con la sensación de amenaza. En términos neurobiológicos, es como si el cerebro hubiera conseguido cerrar un ciclo pendiente y restaurar su equilibrio.
Por qué funciona
Aunque la investigación sigue avanzando, numerosos estudios han demostrado que la terapia EMDR ayuda a reducir la hiperactivación de la amígdala, a mejorar la comunicación entre hemisferios cerebrales, a fortalecer la capacidad de regulación emocional y a la integración de experiencias dolorosas (Laugharne, J et al., 2016; Yan et al., 2024; Lanius et al., 2020). Esto explica por qué, después de varias sesiones, muchas personas describen una sensación de alivio, claridad y mayor calma interna.
👉 En resumen: durante una sesión de EMDR tu cerebro no borra recuerdos, sino que los reorganiza y los procesa de manera saludable. Lo que antes era una herida abierta, empieza a convertirse en una cicatriz que ya no duele al recordarla.
❓ Preguntas frecuentes sobre la terapia EMDR
¿Cuánto dura una sesión de EMDR?
Generalmente unos 60 minutos, dependiendo del ritmo de la persona y del tema que se trabaje.
¿Qué se siente durante una sesión de EMDR?
Las personas suelen experimentar recuerdos, imágenes o sensaciones físicas relacionadas con la experiencia trabajada. Es habitual sentir alivio, cansancio o incluso ligereza después.
¿Cuántas sesiones de EMDR necesito?
No hay una cifra exacta: para algunos traumas aislados pueden ser suficientes pocas sesiones, mientras que en traumas complejos el proceso suele requerir más tiempo.
¿El EMDR borra mis recuerdos?
No. Lo que hace es ayudar a que el recuerdo se archive como parte de tu historia de vida, sin que te cause el mismo dolor emocional.
📌 Si quieres conocer más sobre cómo el EMDR puede ayudarte en tu proceso de recuperación emocional, mi equipo y yo estaremos encantados de acompañarte.
📚 Bibliografía recomendada sobre EMDR y cerebro
- Shapiro, F. (2018). EMDR. La terapia revolucionaria para superar la ansiedad, el estrés y el trauma. Editorial Paidós.
- González, A. (2019). Lo que no pudo ser: claves para afrontar el trauma y la adversidad. Editorial Desclée de Brouwer.
- Siegel, D. (2012). La mente en desarrollo: cómo las relaciones y el cerebro interactúan para modelar quiénes somos. Editorial Desclée de Brouwer.
- Van der Kolk, B. (2015). El cuerpo lleva la cuenta: cerebro, mente y cuerpo en la superación del trauma. Editorial Eleftheria.

La ventana de tolerancia: entender tu capacidad de manejar el estrés
En nuestro día a día nos enfrentamos a situaciones que nos generan estrés, ansiedad o incluso bloqueo. No todas las personas reaccionamos igual: lo que para alguien puede ser un simple contratiempo, para otra persona puede vivirse como una experiencia desbordante. Una de las formas más útiles de comprender estas diferencias es a través del concepto de la ventana de tolerancia.
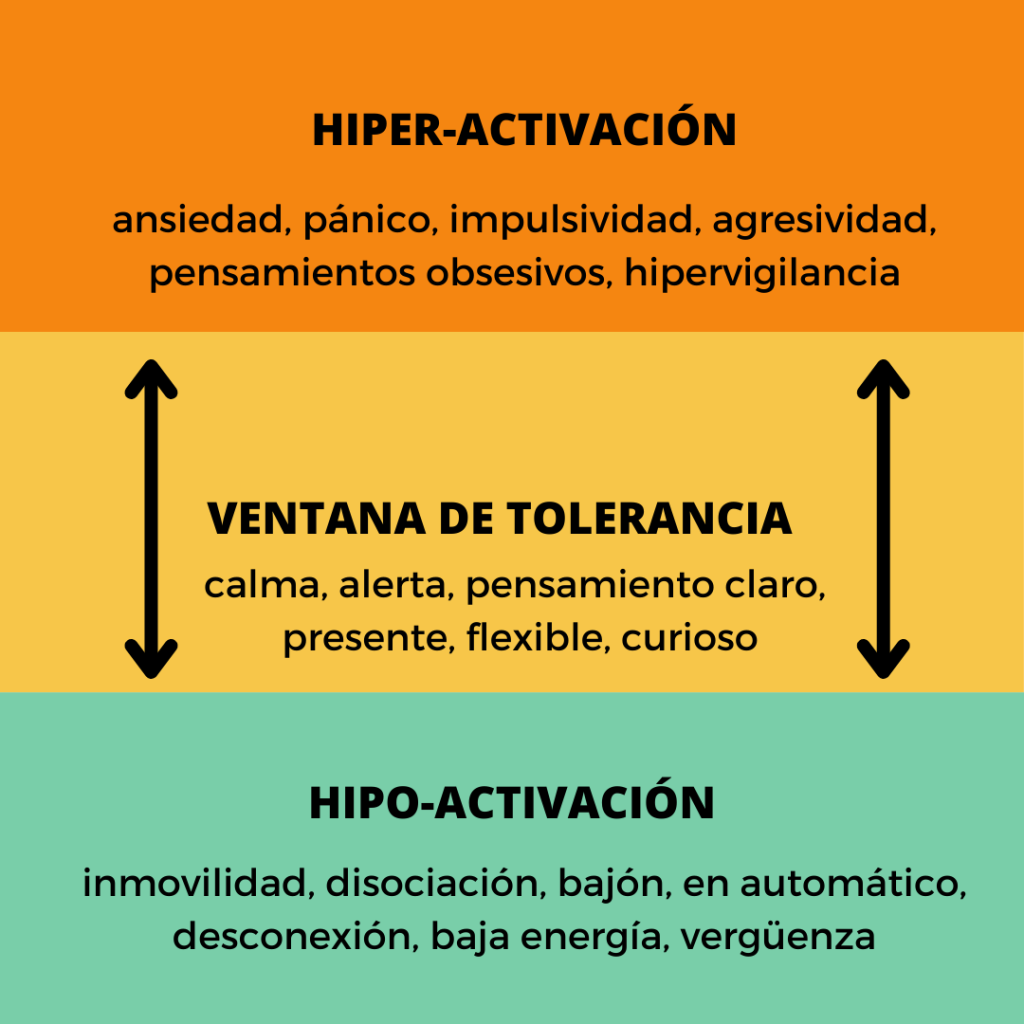
¿Qué es la ventana de tolerancia? 🪟
El término fue introducido por el psiquiatra Daniel Siegel y hace referencia al rango en el que nuestro sistema nervioso se siente seguro y puede funcionar de manera equilibrada. Es un concepto central en la teoría del apego y en la comprensión de la regulación emocional.
Es una metáfora neuropsicológica que describe el rango óptimo de activación fisiológica y emocional en el que una persona puede funcionar de manera equilibrada. Dentro de esta ventana:
- El sistema nervioso autónomo se encuentra regulado.
- La persona puede pensar con claridad, sentir sus emociones sin desbordarse, y responder de forma flexible a los desafíos.
- Existe un balance entre activación (energía, motivación) y calma (capacidad de descanso y conexión).
Es, en términos simples, el “espacio” en el que podemos sentir sin desbordarnos y calmarnos sin apagarnos demasiado. Y fuera de esta ventana podemos entrar en dos estados extremos: la Hiperactivación y la Hipoactivación. Siegel explica que nuestro sistema nervioso oscila entre distintos estados, y no siempre estamos dentro de la ventana:
| Estado | Descripción |
|---|---|
| Dentro de la ventana de tolerancia | Estado óptimo de regulación. Posibilidad de reflexionar, aprender, conectar y tomar decisiones. Activación fisiológica moderada: ni demasiado alto ni demasiado bajo. |
| Fuera de la ventana – Hiperactivación | El sistema nervioso simpático domina. Se siente ansiedad, pánico, ira, hipervigilancia, pensamientos acelerados. El cuerpo está en “modo lucha/huida”. |
| Fuera de la ventana – Hipoactivación | Predomina el sistema nervioso parasimpático dorsal. Se experimenta desconexión, entumecimiento, vacío, disociación, apatía. El cuerpo entra en “modo congelamiento”. |
¿Por qué es importante conocerla?
Porque nos ayuda a entender mejor nuestras reacciones. Muchas veces no es que “no sepamos controlar” una emoción, sino que nuestro sistema nervioso se ve sobrepasado y automáticamente nos saca de la ventana de tolerancia. Conocer esto nos puede permitir:
- Normalizar lo que sentimos.
- Identificar señales de desregulación.
- Empezar a trabajar en estrategias para ampliar esa ventana.
Este concepto está basado en la neurociencia interpersonal de Siegel, que integra investigación sobre el apego, desarrollo cerebral y regulación emocional. El cerebro, en particular la corteza prefrontal, actúa como regulador que ayuda a mantenernos dentro de la ventana. Se sabe que cuando las experiencias tempranas han sido seguras, la ventana suele ser más amplia; mientras que cuando ha habido experiencias adversas (trauma, negligencia, carencias), la ventana tiende a ser más estrecha y nuestra capacidad de desregularnos es mayor.
Po ejemplo, imagina a un estudiante que se va a presentar un examen. Si está dentro de la ventana de tolerancia puede que sienta unos nervios normales, pero que puede pensar y rendir en el examen de forma adecuada. Si por el contrario entra en hipoactivación, entonces se puede desconectar, sentirse vacío, y no poder lograr concentrarse. Y en tercer lugar, si entra en hiperactivación, es muy fácil que el miedo lo desborde, sienta ansiedad y preocupación excesiva y que llegue a olvidar lo que estudió.
Cómo ampliar tu ventana de tolerancia
La buena noticia es que esta ventana no es fija: puede expandirse con la práctica, el autocuidado y la terapia. Algunas estrategias útiles son:
- Ejercicios de respiración y mindfulness, que ayudan a calmar el sistema nervioso.
- Movimiento corporal consciente (caminar, estiramientos, yoga, Thai Chi).
- Terapia psicológica, como EMDR, que trabajan directamente con el cuerpo y la memoria implícita.
- Relaciones seguras: sentirnos acompañados por personas de confianza regula nuestra experiencia emocional.
Un paso hacia el autoconocimiento
Reconocer tu ventana de tolerancia es un acto de autoconciencia y cuidado. No se trata de forzarte a “ser más fuerte”, sino de aprender a escuchar a tu cuerpo y tus emociones, respetar tus límites y cultivar recursos para volver al equilibrio. En conclusión, la ventana de tolerancia de Siegel es una herramienta clínica y psicoeducativa muy útil para explicar la regulación emocional y ayudar a las personas a reconocer sus estados internos, aprender a volver al rango óptimo y ampliar progresivamente su capacidad de manejar emociones intensas.
Por último, te quiero dejar un breve ejercicio para empezar a entrenar nuestra capacidad de notar en qué estado estoy (dentro, hiper o hipoactivación) y poder regresar suavemente a la ventana de tolerancia.
🧘♂️ Ejercicio: “Chequeo de la Ventana”
1️⃣ Pausa y autoobservación
- Detente un momento y cierra los ojos (si te sientes cómodo).
- Pregúntate:
- ¿Mi respiración está rápida o lenta?
- ¿Mi cuerpo se siente tenso o apagado?
- ¿Mis pensamientos están acelerados o más bien apagados?
👉 Esto ayuda a identificar si estás dentro de la ventana, hiper (muy activado) o hipo (muy apagado).
2️⃣ Si estás en hiperactivación (ansiedad, nervios, ira…)
Prueba la respiración del cuadrado (la explico aquí): inhala contando hasta 4, una pausa de 4 segundos, exhala contando hasta 4 y una nueva pausa de 4 segundos. La exhalación más larga activa el sistema parasimpático y consigue calmar el cuerpo.
3️⃣ Si estás en hipoactivación (apatía, desconexión, vacío, bloqueo…)
Prueba la activación corporal suave:
- Frota tus manos rápidamente hasta sentir calor.
- Estírate hacia arriba como si bostezaras.
- Levántate y camina unos cuantos pasos sintiendo todo el movimiento de tu cuerpo.
4️⃣ Si estás dentro de la ventana
- Simplemente nota cómo se siente tu cuerpo en equilibrio.
- Respira de manera natural y agradécete el momento de chequeo.
- Puedes reforzar con una frase amable: “Estoy presente, puedo con esto”.
5️⃣ Cierre
- Abre los ojos lentamente.
- Identifica: ¿qué cambió en mí? ¿Me siento un poco más dentro de la ventana?
🔑 Claves del ejercicio:
- Se trata de practicar varias veces al día, no solo en los momentos difíciles o de crisis.
- Con el tiempo, se puede llegar a reconocer más rápido los estados internos y aprender a regularse mejor.
- Es importante recordar que no se trata de “quitar la emoción”, sino de volver al rango donde puedo manejarla con mayor capacidad.
👉 Si quieres profundizar más en este tema y aprender herramientas para regular tus emociones, en mi centro trabajamos con enfoques como la Terapia EMDR, mindfulness y terapia informada en Apego, que pueden ayudarte a ampliar tu ventana de tolerancia y vivir con mayor calma y seguridad.
📚 Bibliografía recomendada
- Siegel, D. J. (2012). La mente en desarrollo: Cómo interactúan las relaciones y el cerebro para modelar nuestro ser. Bilbao: Desclée de Brouwer.
- Siegel, D. J. (2010). Cerebro y mindfulness: La reflexión y la atención plena para cultivar el bienestar. Bilbao: Desclée de Brouwer.
- Ogden, P., Minton, K., & Pain, C. (2009). El trauma y el cuerpo: Un enfoque sensoriomotor de la psicoterapia. Bilbao: Desclée de Brouwer.
- Van der Kolk, B. (2015). El cuerpo lleva la cuenta: Cerebro, mente y cuerpo en la superación del trauma. Barcelona: Paidós.
- Levine, P. (2007). Curar el trauma: Un programa pionero para restaurar la sabiduría de tu cuerpo. Barcelona: Kairós.

¿Por qué discutimos en pareja? Lo que las peleas revelan sobre nuestro apego
¿Por qué discutimos por “tonterías”? ¿Por qué uno se aleja y el otro se desespera?
En la vida adulta, nuestras relaciones de pareja activan lo que aprendimos (o no pudimos aprender) sobre vínculo, seguridad y disponibilidad emocional.
En otros post hemos hablado sobre los estilos de apego y sobre los estilos distanciante y preocupado. Y es que no discutimos solo por el móvil, por el tono de voz o por el silencio. Muchas veces discutimos porque se activan nuestras estrategias de apego, esas formas automáticas que aprendemos y desarrollamos para protegernos del miedo (a no ser vistos, amados o tenidos en cuenta…) y poder recuperar cierta seguridad en la relación. Y cuando se activan estas estrategias, empezamos a:
- tener ciertos pensamientos sobre lo que está pasando (es que no quiere estar conmigo, es que nunca me va a querer, tengo que cambiarle, no puedo dejarle solo/a…)
- nos sentimos de una determinada forma (rechazado/a, no querible, amenazado/a, culpable…)
- y nos comportamos de una cierta manera (controlando, manipulando, insultando, ignorando, amenazando, culpabilizando, huyendo…)
Y es que de estos tres aspectos de nuestro funcionamiento (Pensamientos, Emociones y Conducta), son nuestros comportamientos los verdaderos responsables de los conflictos en pareja.

🔁 Dos estilos que se buscan… y se desgastan
En muchas parejas se repite este patrón:
- Una parte necesita cercanía, hablar, resolver ya. Es el apego ansioso, que teme el abandono y busca conexión inmediata para calmar su angustia.
- La otra parte necesita espacio, silencio, huir del conflicto. Es el apego evitativo, que teme ser invadido o sentirse incompetente, y se protege con distancia.
Ambos quieren sentirse bien… pero lo hacen desde necesidades y aprendizajes opuestos.
🧠 ¿Por qué se activa esto?
Porque la pareja es uno de los contextos donde más fácilmente se reactivan las heridas tempranas de apego. Lo que aprendiste de niño sobre cómo (y si) te respondían emocionalmente, tiene mucho que ver con la manera y las estrategias de tu forma de vincularte hoy.
Todos los pensamientos, emociones y conductas que se activan cuando muestra pareja nos dispara forma parte de nuestros aprendizajes que nos han permitido sobrevivir emocionalmente durante nuestra infancia.
🧘♀️ ¿Y se puede cambiar?
Sí. Pero no desde el reproche, sino desde la comprensión y la empatía. El padre de la teoría del Apego, John Bowlby, siempre definía la felicidad de una pareja como su capacidad de resolver de forma satisfactoria los conflictos.
Por ello en terapia, trabajamos para:
- Identificar las estrategias automáticas de cada miembro de la pareja.
- Comprender lo que realmente busca cada uno (aunque no lo diga bien).
- Aprender a regularse emocionalmente y a comunicar desde la vulnerabilidad, no desde el ataque o la huida.
💬 Una relación sana no es la que nunca discute, sino la que aprende a reconocerse cuando se desregula.
Si sientes que en tu relación se repite un patrón que no te hace avanzar o equilibrar tu bienestar, desde la terapia (y la terapia de pareja) podemos ayudarte a comprenderlo, trabajarlo y construir un vínculo más seguro.
Leer más
Deja un comentario